دستورالعمل کاردیومیوپاتی هیپرتروفیک AHA/ACC/چندجامعهای 2024: نکات کلیدی
نکات کلیدی زیر از دستورالعمل AHA/ACC/چندجامعهای 2024 برای مدیریت کاردیومیوپاتی هیپرتروفیک (HCM) قابل یادآوری هستند:
-
بیماران مبتلا به HCM باید در تصمیمگیری مشترک برای تدوین برنامه مراقبت مشارکت داشته باشند. مراکز چندرشتهای HCM میتوانند به تأیید تشخیص، تسهیل آزمایش ژنتیک، و راهنمایی گزینههای درمانی پیشرفته مانند درمانهای کاهش سپتوم (SRT) کمک کنند.
-
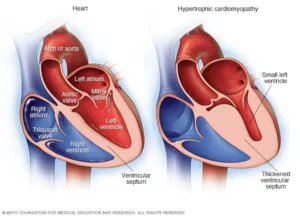
همه بیمارانی که برای HCM تحت ارزیابی قرار میگیرند، باید معاینه فیزیکی جامع، سابقه پزشکی، و سابقه خانوادگی سه نسلی مورد ارزیابی قرار گیرد. علائم سیستمیک یا خارج قلبی مرتبط نیز باید ارزیابی شوند تا فنوکپیهای HCM (دانن، فابری، راسوپاتیها) و همچنین علل جایگزین برای هیپرتروفی از جمله فشار خون بالا، بیماری کلیوی، بیماری دریچهای و بیماریهای نفوذی رد شوند.
-
در بیماران مبتلا به HCM، اکوکاردیوگرام ترانستوراسیک (TTE) در ارزیابی اولیه توصیه میشود. این باید هر 1-2 سال یا زودتر در صورت تغییر وضعیت بالینی تکرار شود. اگر گرادیان استراحت کمتر از 50 میلیمتر جیوه باشد، مانورهای تحریککننده (مثلاً والسالوا) توصیه میشود. در غیاب گرادیان قابل تحریک، TTE ورزشی توصیه میشود.
-
برای غربالگری اعضای خانواده، TTE در ابتدا توصیه میشود و در صورت تغییر وضعیت بالینی یا در کودکان هر 1-2 سال و در بزرگسالان هر 3-5 سال باید تکرار شود.
-
تصویربرداری رزونانس مغناطیسی قلبی (MRI) میتواند در نظر گرفته شود اگر TTE در تشخیص HCM و در برنامهریزی پیش از عمل SRT نامشخص باشد. MRI قلبی همچنین میتواند به رد بیماری نفوذی و همچنین قلب ورزشکاران کمک کند و در طبقهبندی خطر مرگ ناگهانی قلبی (SCD) زمانی که دفیبریلاتور-کاردیوورتر قابل کاشت (ICD) پس از ارزیابی بالینی به وضوح نشان داده نشده است، کمک کند.
-
در همه بیماران HCM، یک الکتروکاردیوگرام 12 لید (ECG) باید در ارزیابیهای اولیه و پیگیری سالانه همراه با 24-48 ساعت پایش ECG سرپایی برای طبقهبندی خطر SCD گنجانده شود. در بیماران علامتدار با تپش قلب یا در بیمارانی که در معرض خطر بالای فیبریلاسیون دهلیزی (AF) هستند، یک مانیتور ECG طولانیمدت باید در نظر گرفته شود.
-
برای بیماران علامتدار HCM زمانی که محل و شدت انسداد مسیر خروجی بطن چپ (LV) نمیتواند به دقت ارزیابی شود، کاتتریزاسیون قلبی برای ارزیابی همودینامیک تهاجمی توصیه میشود. به همین ترتیب، آنژیوگرافی عروق کرونر باید قبل از SRT و برای علائم آنژین انجام شود.
-
برای بیماران HCM، ارزیابی توسط مشاور ژنتیک برای بحث در مورد خطرات و مزایای آزمایش ژنتیک توصیه میشود. آزمایش ژنتیک HCM باید شامل ژنهای فنوکپیهای HCM باشد. آزمایش ژنتیک آبشاری باید فقط در صورتی به بستگان درجه یک گسترش یابد که یک واریانت بیماریزا در پروباند شناسایی شود. مشاوره ژنتیک پیش از بارداری و دوران بارداری باید به خانوادههای مبتلا ارائه شود.
-
اعضای خانوادهای که از نظر ژنوتیپ مثبت، اما از نظر فنوتیپ منفی هستند، ممکن است در ورزشهای رقابتی شرکت کنند. ICD برای این اعضای خانواده برای پیشگیری اولیه توصیه نمیشود و صرفاً برای اجازه شرکت در ورزش نیز توصیه نمیشود.
-
برای بیماران نوجوان و بزرگسال HCM، طبقهبندی خطر SCD باید هر 1-2 سال انجام شود. این ارزیابی باید شامل سابقه شخصی ایست قلبی یا آریتمیهای بطنی، سنکوپ آریتمیزا، سابقه خانوادگی SCD زودرس، حداکثر ضخامت LV، آنوریسم آپیکال LV، و تاکیکاردی بطنی غیرپایدار (VT) در پایش ECG سرپایی باشد. ICD در بیماران HCM با سابقه VT یا ایست قلبی قبلی نشان داده شده است.
-
برای بیماران علامتدار HCM انسدادی، خط اول درمان بتا-بلاکرهای غیرگشادکننده عروق است. اگر اینها تحمل نشوند/بیاثر باشند، مسدودکنندههای کانال کلسیم غیردیهیدروپیریدین (دیلتیازم/وراپامیل) باید در نظر گرفته شوند. وراپامیل با این حال در صورت علائم استراحت، هیپوتانسیون، و گرادیانهای بسیار بالا (بیشتر از 100 میلیمتر جیوه) در حالت استراحت منع مصرف دارد. استفاده از درمان ترکیبی با بتا-بلاکر و مسدودکننده کانال کلسیم برای HCM پشتیبانی نمیشود. در صورت ادامه علائم با وجود امتحان هر دو دسته، افزودن مهارکنندههای میوزین در بزرگسالان، دیسوپیرامید، یا SRTها باید در نظر گرفته شود.
-
SRTها باید در مراکز باتجربه HCM انجام شوند. میوکتومی در صورت وجود بیماری قلبی مرتبط که نیاز به درمان جراحی دارد (مثلاً ناهنجاریهای دریچه میترال) توصیه میشود. اگر جراحی منع مصرف داشته باشد، ابلیشن سپتال با الکل میتواند در نظر گرفته شود.
-
برای بیماران HCM با LVEF کمتر از 50%، درمان دارویی استاندارد طبق دستورالعمل برای نارسایی قلبی با کسر جهشی کاهشیافته (HFrEF) با قطع مهارکنندههای میوزین و ارزیابی سایر علل HFrEF مانند بیماری عروق کرونر توصیه میشود. پیوند قلب باید در بیماران مبتلا به HCM غیرانسدادی و HF پیشرفته یا با آریتمی مقاوم به درمان در نظر گرفته شود.
-
در بیماران HCM با AF بالینی یا AF تحت بالینی با مدت زمان بیش از 24 ساعت، صرف نظر از امتیاز CHA2DS2-VASc، آنتیکواگولاسیون سیستمیک با یک آنتیکواگولانت خوراکی مستقیماثر (DOAC) به عنوان خط اول و آنتاگونیست ویتامین K به عنوان خط دوم توصیه میشود.
-
بیماران HCM باید به مشارکت در ورزشهای تفریحی با شدت خفیف تا متوسط تشویق شوند. ورزشکاران مبتلا به HCM باید در تصمیمگیری مشترک در مورد مشارکت در ورزش شرکت کنند. محدودیت جهانی از ورزشهای رقابتی در بیماران HCM نشان داده نشده است.
-
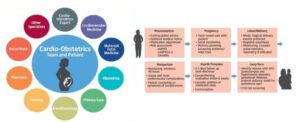
زنان باردار مبتلا به HCM که بتا-بلاکر مصرف میکنند، باید از نظر آریتمی و علائم تحت نظارت باشند. زایمان طبیعی توصیه میشود و مراقبت باید بین متخصص قلب و متخصص زنان هماهنگ شود. ماواکامتن تراتوژنیک است و نباید استفاده شود.
https://www.jacc.org/doi/10.1016/j.jacc.2024.02.014?_ga=2.260130125.1341693030.1715255524-231324681.1714657197
ی