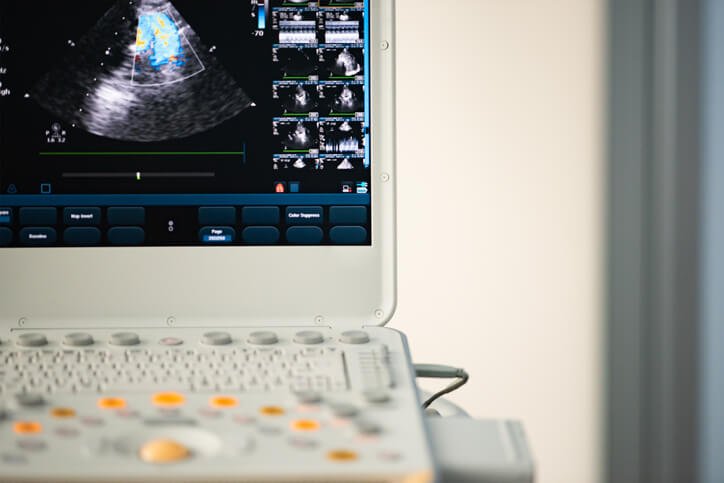
“ده فرمان” برای دستورالعملهای انجمن قلب و عروق اروپا در سال 2023 برای مدیریت اندوکاردیت
- پیشگیری: آموزش بیمار نقش حیاتی در پیشگیری از IE دارد. گروههای بیماران را میتوان به عنوان پرخطر، با خطر متوسط یا کمخطر برای ابتلا به IE شناسایی کرد. اقدامات پیشگیرانه عمومی برای بیماران با خطر متوسط و پرخطر توصیه میشود، در حالی که پروفیلاکسی آنتیبیوتیکی قبل از اقدامات دندانپزشکی فقط برای گروه پرخطر توصیه میشود.
- تیم اندوکاردیت: تیم اندوکاردیت برای مدیریت بیماران IE ضروری است. تیم اندوکاردیت حداقل شامل یک متخصص قلب و یک متخصص بیماریهای عفونی در مراکز ارجاعدهنده است، در حالی که رشتههای بسیار بیشتری در مراکز دریچه قلب از جمله قابلیتهای جراحی قلب اجباری درگیر هستند. ارتباط منظم بین مراکز توصیه میشود و انتقال بیماران به مرکز دریچه قلب در بیمارانی که دچار سیر پیچیدهای میشوند، نشان داده شده است.
- تشخیص: شواهد بالینی، میکروبیولوژیکی و اکوکاردیوگرافی همچنان سنگ بنای تشخیص IE هستند. با این حال، تصویربرداری پیشرفته قلبی از جمله سیتی اسکن قلب، PET/CT و WBC SPECT/CT در بیماران با IE احتمالی توصیه میشود و اکنون به عنوان معیارهای اصلی در معیارهای تشخیصی IE اصلاحشده ESC 2023 در صورت تأیید درگیری دریچهای یا پاراوالوولار فهرست شدهاند. علاوه بر این، این تکنیکها ممکن است ضایعات محیطی را به عنوان معیارهای فرعی تأیید کنند.
- درمان آنتیبیوتیکی تزریقی سرپایی و خوراکی جزئی: بیماران منتخب که پس از حداقل 10 روز درمان آنتیبیوتیکی وریدی مناسب یا 1 هفته پس از جراحی اصلاحی به ثبات بالینی رسیدهاند، باید به درمان آنتیبیوتیکی تزریقی سرپایی یا خوراکی جزئی تغییر یابند. تکرار TOE برای رد پیشرفت بیماری قبل از تغییر درمان نشان داده شده است.
- اندیکاسیونها و زمانبندی جراحی: جراحی با بهبود بقا مرتبط است، با بدترین پیشآگهی در بیمارانی مشاهده میشود که دارای اندیکاسیونهای جراحی هستند اما تحت عمل جراحی قرار نمیگیرند. اندیکاسیونهای اصلی جراحی همچنان شامل نارسایی قلبی، عفونت کنترلنشده و آمبولی هستند. زمانبندی توصیه شده بسته به اندیکاسیون جراحی به عنوان اورژانسی (کمتر از 24 ساعت)، فوری (ظرف 3-5 روز) یا غیر اورژانسی (در طول همان بستری) طبقهبندی میشود.
- عوارض اسکلتی-عضلانی IE: تصویربرداری رزونانس مغناطیسی یا PET/CT در بیماران با اسپوندیلودیسیت یا استئومیلیت مهرهای مشکوک توصیه میشود. اکوکاردیوگرافی در بیماران با اسپوندیلودیسیت/آرتریت سپتیک و کشت خون مثبت برای ارگانیسمهای معمول IE نشان داده شده است.
- عوارض عصبی IE: ترومبکتومی مکانیکی به موقع ممکن است در بیماران مبتلا به سکته مغزی آمبولیک در نظر گرفته شود. جراحی IE نباید در بیماران با سکته مغزی ایسکمیک، و همچنین در بیماران با سکته مغزی هموراژیک و ویژگیهای خونریزی مغزی مطلوب به تأخیر افتد.
- IE دریچه مصنوعی و دریچه ترانسکاتتر: اندوکاردیت دریچه مصنوعی (PVE) با پیامدهای بدتری نسبت به IE دریچه طبیعی همراه است. جراحی برای PVE زودرس (ظرف 6 ماه پس از جراحی دریچه) توصیه میشود. تشخیص و مدیریت بیماران با IE دریچه ترانسکاتتر میتواند چالشبرانگیز باشد، و جراحی برای بیماران منتخب در نظر گرفته میشود.
- IE مرتبط با CIED: IE مرتبط با CIED با عوارض و مرگ و میر قابل توجهی همراه است. حذف کامل سیستم در بیماران با IE قطعی مرتبط با CIED توصیه میشود و در بیماران با IE احتمالی مرتبط با CIED با باکتریمی پایدار در نظر گرفته میشود.
- IE سمت راست: IE سمت راست به دلیل افزایش نرخ کاشت CIED و همچنین مصرف داروهای وریدی در برخی مناطق در حال افزایش است. جراحی در گروههای منتخب بیماران نشان داده شده است.