صدای دوم قلب در بیماری مادرزادی قلب
الف. صدای دوم طبیعی قلب (S2)
| صدای با فرکانس بالا |
| مدت زمان – ۰.۱۱ ثانیه |
| A2 زودتر از P2 |
| A2 بلندتر از P2 است |
| فاصله A2-P2 <30 میلیثانیه در بازدم |
| فاصله A2 – P2 40-50 میلیثانیه در دم |
| چرا A2 قبل از P2 است؟ از آنجایی که امپدانس ریوی کمتر است، حتی پس از انقباض سیستولیک بطن راست، خون همچنان از طریق دریچه جریان مییابد تا زمانی که فشار شریان ریوی بیشتر از بطن راست شود. اما از آنجایی که امپدانس آئورت بیشتر است، جریان خون را از طریق دریچه آئورت زودتر متوقف میکند. |
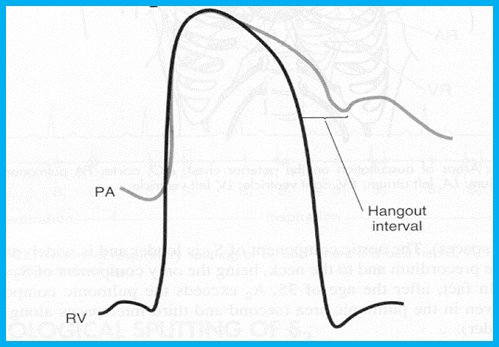
فاصله معلق (Hangout Interval)
- این فاصله زمانی از عبور فشار تا بسته شدن واقعی دریچه است.
- این فاصله بین منحنیهای فشار بطن راست (RV) و شریان ریوی در لحظه بسته شدن دریچه ریوی است که با بریدگی منحنی فشار شریان ریوی مشخص میشود.
- در بستر عروقی ریوی با قابلیت انطباق بالا (مقاومت کم، ظرفیت بالا)، فاصله معلق ممکن است از ۳۰ تا ۱۲۰ میلیثانیه متغیر باشد که به طور قابل توجهی به مدت زمان خروج بطن راست کمک میکند.
- در سمت چپ قلب، به دلیل اینکه امپدانس بسیار بیشتر است، فاصله معلق بین منحنیهای فشار آئورت و بطن چپ ناچیز است.
- مدت زمان آن با امپدانس عروقی رابطه معکوس دارد.
چه عواملی به شکاف طبیعی دمی کمک میکنند؟
افزایش Q-P2 (دو سوم سهم)
- افزایش فاصله معلق P2 (۷۳%)
- افزایش بازگشت وریدی به سمت راست قلب باعث طولانیتر شدن زمان خروج بطن راست میشود (۲۷%)
افزایش Q-A2 (یک سوم سهم)
- کاهش بازگشت وریدی به سمت چپ قلب منجر به کوتاهتر شدن زمان خروج بطن چپ میشود.
ارزیابی S2 در بیماری مادرزادی قلب
- S2 قابل لمس
| افراد با دیواره قفسه سینه نازک |
| سندرم آیزنمنگر |
| گشادشدگی ایدیوپاتیک شریان ریوی |
۲. شدت صدای دوم قلب
(الف) A2 بلند
| بسته شدن تقویتشده آئورت | کوآرکتاسیون آئورت |
| آئورت در موقعیت قدامی قرار دارد | TGA TOF |
| حرکت بسته شدن ناگهانی دریچه آئورت گنبدی شکل و انعطافپذیر تنگشده | تنگی مادرزادی آئورت (AS) |
(ب) A2 خفیف
| تنگی مادرزادی آئورت (AS) (تغییر شکل لت آئورت) |
| نارسایی مادرزادی آئورت (AR) |
(ج) P2 بلند
به طور معمول P2 در اپکس قابل شنیدن نیست، بنابراین اگر حتی در اپکس شنیده شود، P2 بلند نامیده میشود.
| درجه ۱ | P2 = A2 |
| درجه ۲ | P2 بلندتر از A2، فقط در ناحیه پولمونری شنیده میشود |
| درجه ۳ | P2 کوبنده، بلندتر از A2 در تمام نواحی |
| طبیعی در نوزادان و کودکان |
| دیواره قفسه سینه نازک |
| گشادشدگی ایدیوپاتیک شریان ریوی |
| فشار خون بالای شریان ریوی (ناشی از ضایعات شانت) |
| سندرم آیزنمنگر |
(د) P2 خفیف
| تنگی دریچه ریوی در موارد کلسیفیکاسیون در بزرگسالان و دیسپلازی در کودکان قابل شنیدن نیست |
| TGA (شریان ریوی خلفی است) |
| تترالوژی فالوت |
چه عواملی قابلیت شنیدن P2 را در TOF تعیین میکنند؟
| تحرک دریچه |
| کفایت جریان خون ریوی برای ایجاد فشار برگشتی جهت بسته شدن آن |
| حفره اینفاندیبولار خوب و شریان ریوی پروگزیمال |
| نزدیکی شریان ریوی به دیواره قفسه سینه |
(ه) S2 واحد
| P2 غیرقابل شنیدن | سندرم فقدان دریچه ریوی دریچه ریوی دیسپلاستیک آترزی ریوی TOF شدید (هیپوپلازی منتشر حفره اینفاندیبولار) TGA با PS (شریان ریوی خلفی است) DORV، SV، آترزی تریکوسپید |
| A2 غیرقابل شنیدن | تنگی شدید آئورت (AS) آترزی آئورت HLHS |
| S2 همزمان | VSD با آیزنمنگر (برابری فاصله معلق هر دو طرف) |
| دریچه تنه شریانی واحد | تنه شریانی |
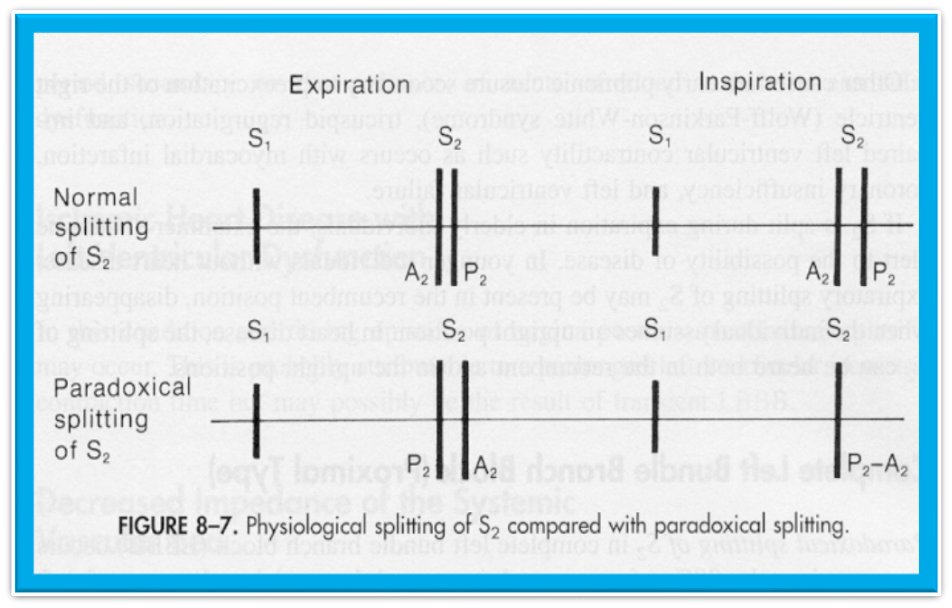
۳. دوگانگی (Splitting) صدای دوم قلب
(الف) دوگانگی وسیع و متغیر
دوگانگی زمانی وسیع نامیده میشود که حتی در بازدم و ایستاده شنیده شود (هرچند در دم وسیعتر میشود)
اگر صدای دوم در بازدم بیش از ۰.۰۴ ثانیه دوگانه باشد، معمولاً غیرطبیعی است.
| خروج طولانیمدت بطن راست (RV) | تنگی متوسط تا شدید ریوی |
| تاخیر در ایمپالس الکتریکی به بطن راست (RV) | RBBB اکتوپیکهای بطن چپ (LV) پیسینگ بطن چپ (LV) ناهنجاری ابشتاین (همراه با RBBB) |
| افزایش فاصله معلق | گشادشدگی ایدیوپاتیک شریان ریوی |
| تکمیل زودتر خروج بطن چپ (LV) | نارسایی شدید مادرزادی میترال (MR) VSD متوسط تا بزرگ |
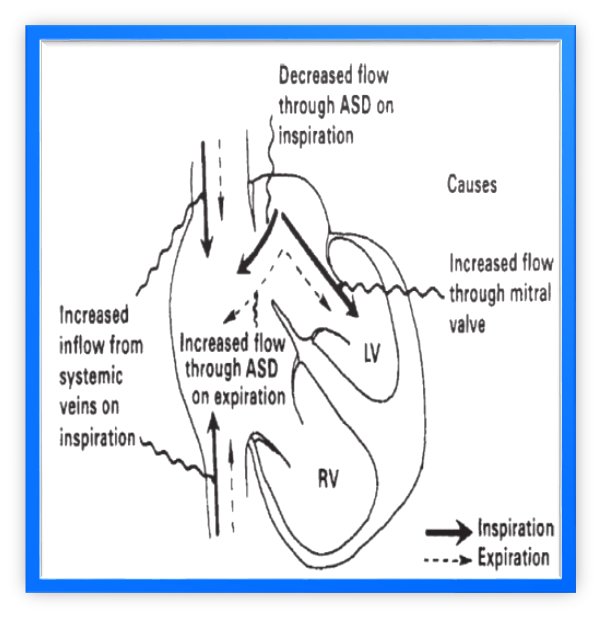
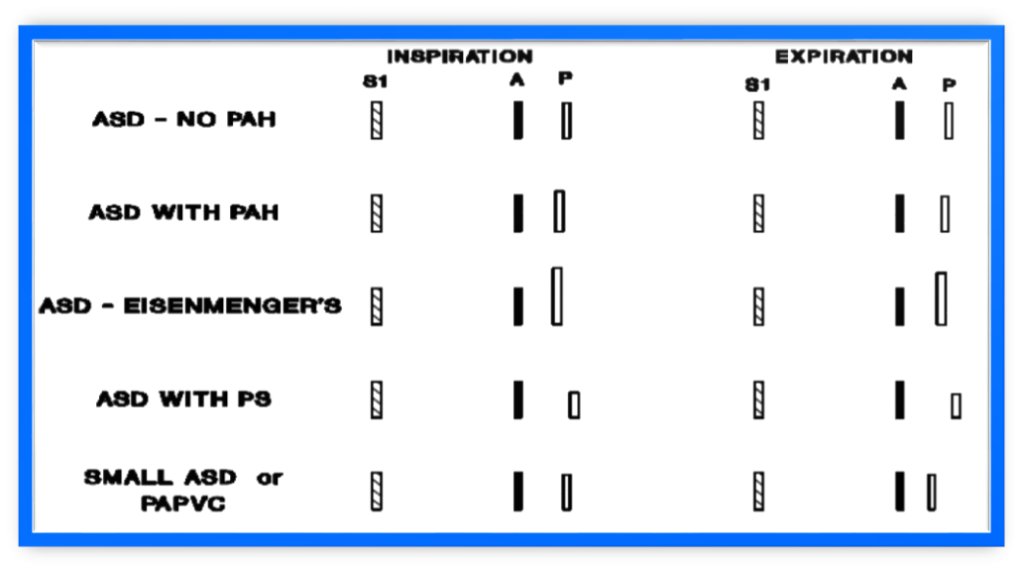
(ب) دوگانگی وسیع و ثابت
| نقص دیواره بین دهلیزی (ASD) |
| TAPVC |
| نارسایی همراه بطن راست (RV) (ناتوانی RV در افزایش حجم ضربهای به دلیل اختلال عملکرد) |
| چرا دوگانگی وسیع در ASD | چرا دوگانگی ثابت در ASD |
| سیستول طولانیمدت بطن راست (RV) | در ASD، در بطنهای راست و چپ، دم با افزایش بازگشت وریدی سیستمیک همراه است، بنابراین پر شدن بطن راست حفظ میشود و همزمان شانت چپ به راست از طریق ارتباط بیندهلیزی کاهش مییابد و باعث افزایش متناسب در پر شدن بطن چپ (LV) میشود. |
| فاصله معلق طولانیمدت ریوی | بنابراین افزایش همزمان در پر شدن بطن راست (RV) و بطن چپ (LV) وجود دارد. همچنین از آنجایی که ظرفیت ریوی از قبل بالا است، کاهش بیشتری در مقاومت عروقی ریوی وجود ندارد، بنابراین تاخیر اضافی در P2 ایجاد نمیشود. |
| تاخیر در فعالسازی الکتریکی بطن راست (RV) به دلیل RBBB |
(ج) دوگانگی نزدیک
PDA آیزنمنگر شده
(د) دوگانگی متناقض
دوگانگی متناقض یا دوگانگی معکوس حداکثر در بازدم و حداقل یا اصلاً در دم شنیده میشود.
| نوع ۱ (از نظر بالینی شنیده میشود) | S2 واحد در دم، S2 دوگانه در بازدم (دوگانگی کلاسیک) مانور والسالوا نیز به شناسایی دوگانگی متناقض کمک میکند. در فاز فشار، S2 دوگانه به طور متناقض وسیعتر میشود و در فاز رهاسازی، S2 باریکتر میشود، در حالی که با S2 طبیعی عکس این اتفاق میافتد. |
| نوع ۲ | دوگانگی طبیعی A2-P2 در بازدم، در دم به صورت P2-A2 است. در دوگانگی متناقض نوع II، P2 را میتوان با سمع از ناحیه ریوی تا اپکس شناسایی کرد و صدایی که نرمتر شده و غیرقابل شنیدن میشود، P2 است. |
| نوع ۳ | الگوی P2-A2 در بازدم و الگوی A2-P2 در دم با این حال، جدایی صداها هم در دم و هم در بازدم مساوی یا کمتر از ۲۰ میلیثانیه است و این منجر به یک S2 واحد میشود. |
| PDA (به دلیل افزایش فاصله معلق آئورت) |
| تنگی شدید مادرزادی آئورت (AS) |
| نارسایی مادرزادی آئورت (AR) |
| کاردیومیوپاتی هیپرتروفیک با انسداد |
۴. بیماری قلبی سیانوتیک با دوگانگی وسیع صدای دوم قلب
| TAPVC |
| ASD با آیزنمنگر |
| دهلیز واحد |
| ناهنجاری ابشتاین دریچه سهلتی |
| PS با سپتوم بین بطنی سالم و شانت راست به چپ |
| فشار خون بالای اولیه شریان ریوی (PAH) با نارسایی بطن راست (RV) و شانت راست به چپ |
| ASD در حفره بیضی با تخلیه ترجیحی به دهلیز چپ (LA) |
۵. صدای دوم قلب در سندرم آیزنمنگر
| ASD | وسیع و ثابت |
| VSD | P2 بلند واحد |
| PDA | دوگانگی نزدیک |
| VSD از نوع کانال دهلیزی-بطنی (AV) | وسیع و ثابت |
| TGA/SV/DORV | صدای دوم قلب واحد |
| TAPVC | وسیع و ثابت |
۶. صدای دوم قلب در VSD
| VSD کوچک | دوگانگی طبیعی P2 طبیعی |
فشارهای طبیعی شریان ریوی (PA) فاصله معلق طبیعی |
| VSD متوسط | دوگانگی طبیعی یا وسیع شدت متوسط P2 |
فشار خون بالای متوسط شریان ریوی (PAH) |
| VSD بزرگ | دوگانگی بسته یا S2 واحد شدت شدید P2 |
فشارهای شریان ریوی در محدوده سیستمیک |
| VSD نوع کانال دهلیزی-بطنی (AV) | دوگانگی وسیع | RBBB همراه ASD MR فشارهای یکسان |
| VSD آیزنمنگر شده | S2 واحد به عنوان P2 بلند | برابری فاصله معلق در هر دو گردش خون |
| VSD در نقایص پیچیده مانند TOF، DORV، TGA | A2 بلند واحد | تنگی ریوی شریان ریوی قرار گرفته در خلف |
| VSD با CoA، سینوس والسالوا پاره نشده یا پاره شده، دریچه آئورت دو لتی | A2 بلند | فشار خون بالای سیستمیک سینوس آئورت گشاد شده دریچه ضخیم شده اما متحرک |
| VSD با PS خفیف تا متوسط (شانت چپ به راست) | دوگانگی وسیع P2 کاهش یافته |
افزایش فاصله معلق ریوی خروج زودهنگام آئورت |