مروری بر دستگاههای الکترونیکی قلبی قابل کاشت: نکات کلیدی
در ادامه نکات کلیدی قابل یادآوری از یک مقاله مروری در مورد دستگاههای الکترونیکی قلبی قابل کاشت (CIEDs) ارائه شده است که شامل ضربانسازها برای برادیکاردی، ضربانسازهای دو بطنی برای نارسایی قلبی (HF) و دفیبریلاتورهای کاردیوورتر قابل کاشت (ICDs) برای درمان مرگ ناگهانی قلبی میشوند:
ضربانسازهای برادیکاردی:
- ضربانسازهای برادیکاردی برای سندرم سینوس بیمار و بلوک پیشرفته قلبی اندیکاسیون دارند. ضربانسازی تکحفرهای بطنی و ضربانسازی دوحفرهای تأثیر مشابهی بر پیامدها در بیماران مبتلا به بلوک دهلیزی-بطنی با درجه بالا دارند. ضربانسازی دوحفرهای برای اکثر بیماران به منظور جلوگیری از سندرم ضربانساز ترجیح داده میشود.
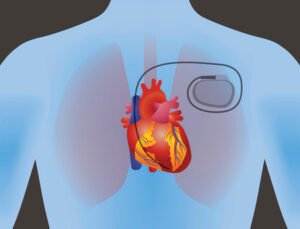
- ضربانساز بدون لید برای جلوگیری از عوارض مربوط به پاکت ضربانساز و لید توسعه یافت. در مطالعات مشاهدهای، خطر مداخله مجدد یا عوارض عمده با ضربانساز بدون لید کمتر از خطر با یک دستگاه معمولی است، به استثنای خطر سوراخ شدن که در ضربانساز بدون لید بالاتر است. یک مزیت مهم ضربانسازهای بدون لید، خطر به مراتب کمتر عفونت است.
- یک عارضه مهم ضربانسازی بطن راست (RV) توسعه کاردیومیوپاتی ناشی از ضربانسازی است. برای بیمارانی که انتظار میرود بار ضربانسازی بطن راست آنها بیش از ۲۰٪ باشد، ضربانسازی فیزیولوژیک قلبی، که در آن لید بطن راست در ناحیه بسته هیس یا ناحیه شاخه دسته چپ قرار میگیرد، در حال تبدیل شدن به استاندارد است.
ضربانسازهای دو بطنی:
- اندیکاسیونهای کلاس I و کلاس IIa برای ضربانسازی دو بطنی به شرح زیر گروهبندی میشوند:
- EF بطن چپ (LVEF) ≤۳۵٪، بلوک شاخه دسته چپ، مدت زمان QRS ≥۱۵۰ میلیثانیه، و کلاس III یا کلاس IV سرپایی انجمن قلب نیویورک (NYHA) با وجود درمان پزشکی بهینه برای نارسایی قلبی؛
- EF بطن چپ (LVEF) ≤۳۵٪، بلوک شاخه دسته چپ با مدت زمان QRS ≥۱۳۰ میلیثانیه، و کلاس II، III یا کلاس IV سرپایی NYHA با وجود درمان پزشکی بهینه برای نارسایی قلبی؛ و
- EF بطن چپ (LVEF) ≤۳۵٪، عدم وجود بلوک شاخه دسته چپ، مدت زمان QRS ≥۱۵۰ میلیثانیه، و کلاس II، III یا کلاس IV سرپایی NYHA با وجود درمان پزشکی بهینه برای نارسایی قلبی.
ضربانسازی سیستم هدایتی:
- ضربانسازی سیستم هدایتی شامل ضربانسازی بسته هیس یا ضربانسازی ناحیه شاخه دسته چپ است. چندین مطالعه مشاهدهای و کارآزماییهای تصادفی کوچک نشان میدهند که پیامدهای بالینی با ضربانسازی سیستم هدایتی بهتر از درمان سنکرونسازی مجدد قلبی (CRT) سنتی است که شامل قرار دادن لید سینوس کرونری میشود، اگرچه کارآزماییهای آیندهنگر بزرگ در این زمینه وجود ندارد.
ICDها:
- اندیکاسیونهای ICD شامل آریتمی بطنی پایدار یا ایست ناگهانی قلبی؛ نارسایی قلبی سیستولیک مزمن، LVEF ≤۳۵٪، و کلاس II یا III NYHA با وجود درمان پزشکی بهینه؛ نارسایی قلبی سیستولیک مزمن به دلیل کاردیومیوپاتی ایسکمیک، LVEF ≤۳۰٪؛ و کاردیومیوپاتیهای ارثی و کانالوپاتیها است.
- کارآزمایی DANISH نشان داد که ICDهای مورد استفاده برای پیشگیری اولیه در کاردیومیوپاتی غیراسکمیک، بقا را بهبود نمیبخشند. یافتههای متفاوت بین DANISH و کارآزماییهای قبلی ممکن است به دلیل انتخاب بیمارانی با خطر بالاتر مرگ ناشی از نارسایی قلبی نسبت به مرگ ناگهانی ناشی از علل قلبی، ثبت نام اکثریت بیمارانی که دستگاه CRT دریافت کردهاند، و اثرات بهبود یافته درمان پزشکی برای نارسایی قلبی باشد. دادههای بیشتری در مورد پیامدهای استفاده از ICD در بیماران مبتلا به کاردیومیوپاتی غیراسکمیک مورد نیاز است.
- یک ICD کاملاً زیرجلدی از مسائل مربوط به لید مانند عفونت، شکستگی، جابجایی و نارسایی دریچه سهلتی دستگاههای سنتی جلوگیری میکند. کارآزماییهای PRAETORIAN و ATLAS اثربخشی غیرپایینتر و عوارض کمتر مربوط به لید را با ICD زیرجلدی نشان دادند. محدودیت اصلی ICD زیرجلدی، ناتوانی آن در قطع بدون درد تاکیکاردی بطنی مونومورفیک با ضربانسازی است.
- برای غلبه بر برخی از محدودیتهای ICD زیرجلدی (مانند اندازه و ناتوانی در ضربانسازی)، ICD خارج عروقی اختراع شد که شواهد بالینی اولیه دلگرمکنندهای دارد.
- تمام ICDهای موجود در حال حاضر مشروط به تصویربرداری رزونانس مغناطیسی (MRI) هستند (به این معنی که در محیط MRI ایمن هستند، مشروط بر اینکه شرایط خاصی رعایت شود).
مشارکت احتمالی CIEDها در تظاهرات بالینی:
- بیمارانی که CIED دارند و با هرگونه علامت یا نشانه عفونت سیستمیک مراجعه میکنند، باید از نظر عفونت مرتبط با دستگاه ارزیابی شوند.
- وجود CIED مستلزم اجرای برنامه مدیریت پروتکلبندی شده در پنجره پریاپراتیو است، به طوری که تنها اقلیتی از بیماران نیاز به ارزیابی توسط متخصص CIED در دوره پریاپراتیو دارند.
- یک رویکرد چندتخصصی که شامل انکولوژیستهای پرتودرمانی، کاردیوانکولوژیستها و الکتروفیزیولوژیستها میشود، برای اطمینان از ایمنی بیماران دارای CIED که تحت پرتودرمانی قرار میگیرند، ضروری است.
https://www.nejm.org/doi/full/10.1056/NEJMra2308353