«۱۰ فرمان» دستورالعملهای ESC 2023 برای مدیریت سندرمهای کرونری حاد
- سندرمهای کرونری حاد (ACS) باید به عنوان یک طیف بالینی در نظر گرفته شوند که شامل آنژین ناپایدار (UA)، انفارکتوس میوکارد بدون بالارفتن قطعه ST (NSTEMI) و انفارکتوس میوکارد با بالارفتن قطعه ST (STEMI) است.
- هنگام ارزیابی اولیه بیماران مشکوک به ACS، به «A.C.S.» فکر کنید. این شامل انجام یک الکتروکاردیوگرام (ECG) برای ارزیابی شواهد الکتروکاردیوگرافیک ایسکمی (ECG غیرطبیعی)، در نظر گرفتن زمینه بالینی ارائه بیمار (شامل علائم اولیه، نتایج هرگونه تحقیقات موجود و سابقه بالینی) و انجام یک معاینه بالینی متمرکز برای ارزیابی پایداری بالینی بیمار است.
- آنژیوگرافی عروق کرونر تهاجمی (ICA) در طول بستری اولیه به طور کلی برای بیماران مبتلا به ACS توصیه میشود. یکی از اجزای کلیدی مسیر مراقبت ACS، شناسایی بیمارانی است که نیاز به ICA فوری و بازسازی عروق دارند، از جمله بیمارانی که با STEMI و ACS بدون بالارفتن قطعه ST (NSTE-ACS) با ویژگیهای بسیار پرخطر (مانند ناپایداری همودینامیک/شوک کاردیوژنیک، درد قفسه سینه مکرر/مداوم مقاوم به درمان دارویی، نارسایی حاد قلبی که فرض میشود ثانویه به ایسکمی میوکارد در حال انجام است، آریتمیهای تهدیدکننده زندگی یا ایست قلبی پس از مراجعه، عوارض مکانیکی و تغییرات دینامیک مکرر ECG که نشاندهنده ایسکمی هستند) مراجعه میکنند. آنژیوگرافی عروق کرونر تهاجمی در عرض ۲۴ ساعت پس از پذیرش باید برای بیماران NSTE-ACS با ویژگیهای پرخطر [تشخیص تأیید شده NSTEMI طبق الگوریتمهای انجمن قلب اروپا (ESC)، نمره GRACE > 140، بالارفتن گذرا قطعه ST، یا تغییرات دینامیک قطعه ST/موج T] در نظر گرفته شود.
- برای بیمارانی که با STEMI یا NSTE-ACS با اندیکاسیون ICA فوری مراجعه نمیکنند، باید از یک رویکرد الگوریتمی با استفاده از الگوریتمهای ۰/۱ یا ۰/۲ ساعته ESC برای تأیید یا رد NSTEMI استفاده شود.
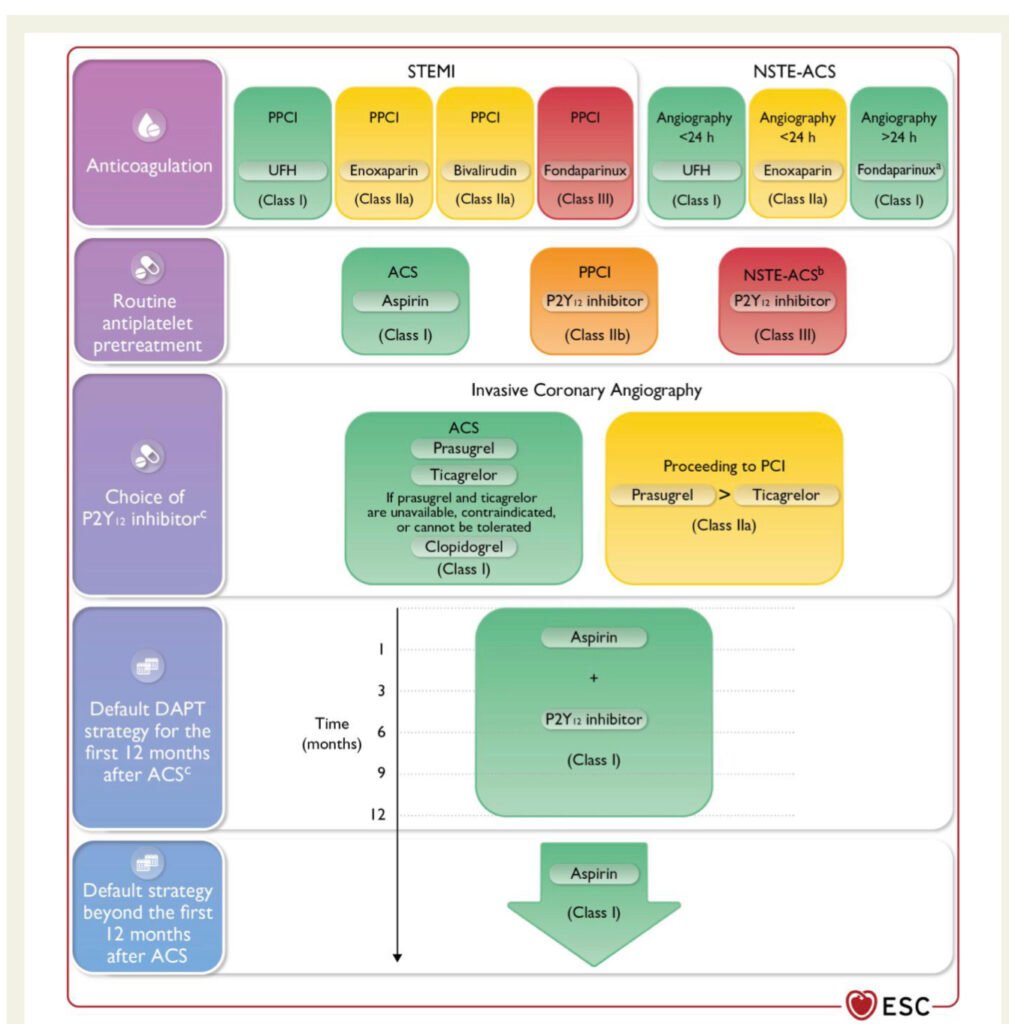
- توصیه میشود که همه بیماران با تشخیص ACS ابتدا با ترکیبی از درمان ضد پلاکتی و ضد انعقاد تزریقی درمان شوند. در حالی که نیازی به ادامه درمان ضد انعقاد فراتر از فاز حاد بستری در بیمارانی که اندیکاسیون جداگانهای برای ضد انعقاد خوراکی طولانیمدت ندارند، نیست، توصیه میشود که درمان ضد پلاکتی خوراکی در همه بیماران ACS فراتر از فاز حاد بستری ادامه یابد.
- درمان ضد پلاکتی دوگانه (DAPT)، شامل آسپرین و یک مهارکننده گیرنده P2Y12 (ترجیحاً یکی از مهارکنندههای قوی گیرنده P2Y12، پراسوگرل یا تیکاگرلور)، به مدت ۱۲ ماه به عنوان رژیم DAPT پیشفرض توصیه شده برای بیماران با تشخیص ACS باقی میماند. با این حال، این مدت ۱۲ ماهه پیشفرض DAPT میتواند بسته به وضعیت بالینی و خطر خونریزی بیمار، کوتاه یا طولانی شود.
- بازسازی عروق کامل (از طریق مداخله کرونری از راه پوست یا جراحی بایپس عروق کرونر) به طور کلی برای بیماران مبتلا به ACS توصیه میشود، اگرچه زمانبندی و راهنمایی آن میتواند بسته به تظاهرات بالینی کمی متفاوت باشد.
- همه بیماران مراجعهکننده با ACS نیاز به پیشگیری ثانویه تهاجمی برای کاهش خطر حوادث مکرر دارند. پیشگیری از رویداد قلبی عروقی بعدی از زمان تشخیص ACS آغاز میشود.
- همه بیماران مبتلا به ACS باید با داروهای محافظ قلب، اطلاعاتی در مورد مدیریت سبک زندگی، ارجاع به توانبخشی قلبی و یک نوبت ویزیت پیگیری سرپایی مرخص شوند. اهداف درمانی در پیگیری سرپایی باید شامل حمایت از انتخابهای سبک زندگی سالم، ترویج پایبندی و ادامه درمانهای دارویی محافظ قلب، و دستیابی و حفظ اهداف درمانی عوامل خطر باشد. اهداف درمانی کلیدی برای بیماران مبتلا به ACS شامل فشار خون سیستولیک کمتر از ۱۳۰ میلیمتر جیوه و دیاستولیک کمتر از ۸۰ میلیمتر جیوه، کلسترول LDL (LDL-C) کمتر از ۱.۴ میلیمول/لیتر (۵۵ میلیگرم/دسیلیتر)، و برای بیماران دیابتی، HbA1c کمتر از ۵۳ میلیمول/لیتر (۷٪) است.
- مراقبت از بیماران مراجعهکننده با ACS نه تنها باید بهترین شواهد علمی را منعکس کند، بلکه باید تلاش کند تا مراقبتی را ترویج دهد که به ترجیحات، نیازها و ارزشهای بیماران فردی احترام میگذارد و به آنها پاسخ میدهد. این امر باید در تمام جنبههای مراقبت از بیماران مبتلا به ACS، از مراجعه اولیه در طول دوره بستری در بیمارستان، تا پیگیری طولانیمدت سرپایی اعمال شود.