نارسایی دریچه میترال: یک بهروزرسانی بالینی
الف. یافتههای فیزیکی
(الف) نبض شریانی
نبض در نارسایی میترال خفیف طبیعی است، اما نارسایی میترال متوسط تا شدید باعث ایجاد نبض مینی کلاپسینگ میشود که به عنوان نبض با حجم طبیعی، افزایش سریع، دامنه کم و پایداری ضعیف (نبض تند با کاهش حجم نبض) تعریف میشود.
(ب) JVP
طبیعی است مگر در نارسایی قلبی راست که در نارسایی میترال ایزوله بسیار دیر رخ میدهد و نشاندهنده بیماری شدید یا تنگی میترال همراه است.
ب. معاینه قلبی عروقی
(الف) مشاهده و لمس
- نارسایی میترال شدید معمولاً باعث ایجاد ضربان نوک قلب به سمت پایین و خارج (کاردیومگالی) میشود.
- یک ضربان نوک قلب برجسته معمولاً نشاندهنده اختلال عملکرد بطن چپ همراه است.
- لرزش سیستولیک ممکن است وجود داشته باشد (اگرچه کمتر از لرزش دیاستولیک در تنگی میترال رایج است زیرا جریان به سمت خلف هدایت میشود).
- S3 بطن چپ را میتوان به عنوان یک ضربه دیاستولیک اولیه به سمت خارج با حبس نفس در پایان بازدم تشخیص داد.
- S4 قابل لمس هرگز در نارسایی میترال مزمن به دلیل دهلیز چپ بزرگ یافت نمیشود، با این حال در نارسایی میترال حاد، S4 بطن چپ ممکن است وجود داشته باشد.
- نارسایی میترال شدید بدون فشار خون ریوی (PAH) اثر اسکوئید (squid effect) را ایجاد میکند —> یک لیفت سیستولیک دیررس که منتشر، کوتاه مدت و ناپایدار است و با ضربان نوک قلب ناهماهنگ است.
- یک لیفت پاراسترنال راست پایدار معمولاً نشاندهنده تنگی میترال و نارسایی میترال ترکیبی است.
(ب) سمع
(الف) صدای اول قلب
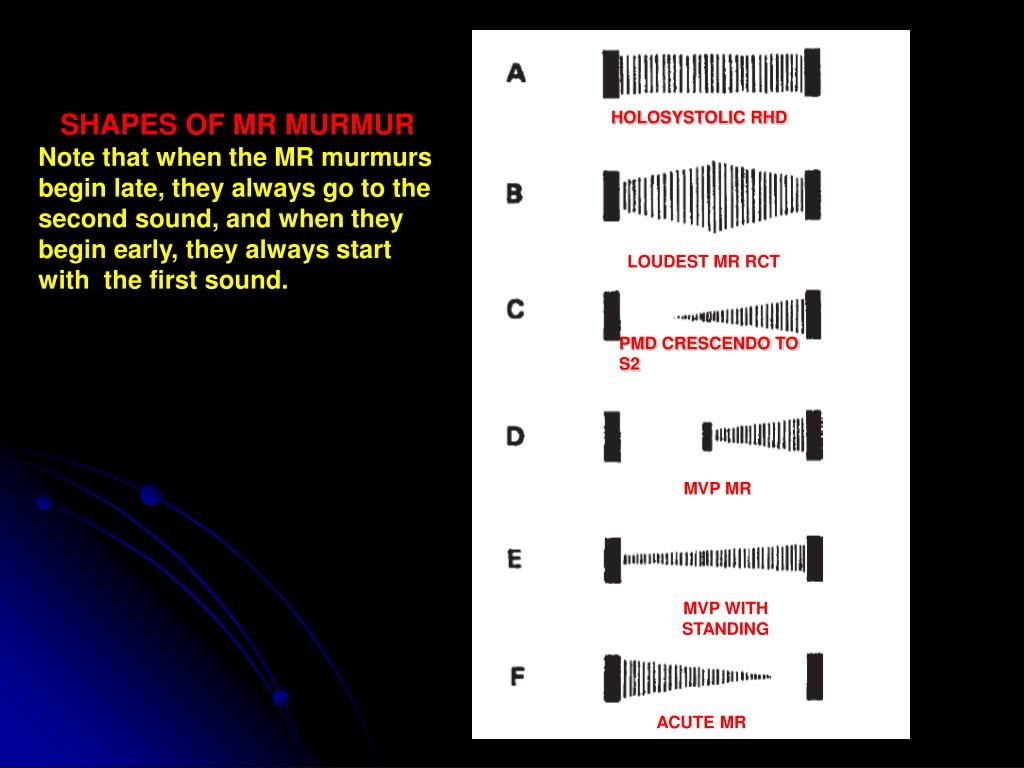
- نارسایی میترال روماتیسمی معمولاً یک S1 نرم ایجاد میکند که ممکن است توسط سوفل پانسیستولیک (PSM) پوشانده شود.
- علل S1 بلند شامل تاکیکاردی، تنگی میترال همراه، پرولاپس دریچه میترال و والوولیت روماتیسمی حاد است.
| نارسایی میترال روماتیسمی | نارسایی میترال ناشی از پرولاپس دریچه میترال (MVP MR) |
| S1 نرم | S1 طبیعی تا بلند |
| بدون کلیک | کلیک میاند سیستولیک |
| سوفل پانسیستولیک | سوفل دیررس سیستولیک |
| معمولاً به زیر بغل منتشر میشود زیرا معمولاً لت قدامی درگیر است | معمولاً به قاعده قلب منتشر میشود زیرا معمولاً لت خلفی درگیر است. |
| پس از PVC، عدم تغییر در سوفل | پس از PVC، سوفل در مدت زمان کوتاه میشود |
| در حالت ایستاده، عدم تغییر در سوفل | در حالت ایستاده، سوفل در مدت زمان افزایش مییابد |
(ب) صدای دوم قلب
- نارسایی میترال شدید باعث ایجاد یک شکاف وسیع و متغیر به دلیل بسته شدن زودرس دریچه آئورت میشود.
- نارسایی بطن راست همراه، مدت زمان شکاف را افزایش میدهد که در این صورت ثابت میشود.
- علل P2 بلند شامل فشار خون ریوی (PAH) و جابجایی غیرطبیعی قدامی شریان ریوی در نتیجه دهلیز چپ متسع است.
(پ) صدای سوم/چهارم قلب/سایر صداها
- وجود S3 بطن چپ نشاندهنده نارسایی میترال شدید به دلیل کسر برگشتی زیاد یا اختلال عملکرد بطن چپ همراه است.
- با این حال، وجود S3 تنگی میترال با درجه بیش از ناچیز را رد میکند.
- صدای باز شدن ممکن است گاهی اوقات وجود داشته باشد و نشاندهنده لت میترال دیاستولیک ضخیم و سفت است.
(ت) سوفلهای نارسایی میترال
- شایعترین نوع، سوفل هولوسیستولیک یا پانسیستولیک است که شدت آن در سراسر سیستول یکسان است و تغییر ضربان به ضربان ندارد (پس از یک PVC، اثرات متضاد یک انقباض هایپردینامیک که باید جریان رو به جلو را ترجیح دهد و یک فشار سیستولیک بالاتر که باید جریان برگشتی را افزایش دهد، ممکن است منجر به تغییر خالص کمی در سوفل برگشتی شود) (در مقابل سوفل اختلال عملکرد عضله پاپیلاری که پس از یک ضربان PVC کاهش مییابد و سوفل MVP که پس از یک ضربان PVC کوتاه میشود).
- درجه خفیف نارسایی میترال با سوفل با فرکانس بالا همراه است، با این حال نارسایی میترال قابل توجه، فرکانسهای مختلط (گرادیان بزرگ و جریان بالا) ایجاد میکند که صدای چرخشی و موزیکال دارد —> میتواند به عنوان شاخص شدت در نظر گرفته شود.
- اگرچه بهترین محل سمع در نوک قلب است، نارسایی میترال روماتیسمی به خوبی به زیر بغل منتشر میشود و اگر دهلیز چپ بزرگ باشد، حتی میتواند در ستون فقرات سینهای نیز شنیده شود.
- معمولاً در پایان بازدم، در وضعیت دکوبیتوس جانبی چپ و با عواملی که SVR را افزایش میدهند مانند گرفتن دست و فنیلافرین، افزایش مییابد.
- سوفل پرولاپس دریچه میترال در حالت ایستاده (بطن چپ کوچک و پرولاپس زودرس) و در فاز فشار والسالوا (با مکانیسم مشابه) افزایش مییابد.
- شرایط همراهی که ممکن است شدت سوفل نارسایی میترال را کاهش دهند
| نارسایی احتقانی قلب (CCF)/اختلال عملکرد بطن چپ |
| حالات برونده قلبی پایین |
| تنگی میترال همراه |
| نارسایی دریچهای پاراپروتزیک |
| سندرم کرونری حاد |
| دهلیز چپ بسیار بزرگ |
| بطن راست بزرگ |
| چاقی |
| بیماری مزمن انسدادی ریه (COPD) |
| قفسه سینه عضلانی ضخیم |
| نارسایی میترال جزئی |
(ث) انواع سوفل نارسایی میترال
- شایعترین نوع، تشدید میاند سیستولیک تا دیررس سیستولیک است.
- نارسایی میترال شدیدتر باعث تشدید میاند سیستولیک میشود.
- کمترین نوع رایج، کاهش/کاهش شدت در سیستول است که در موارد زیر مشاهده میشود:
| درجه خفیف/جزئی نارسایی میترال |
| نارسایی میترال با شروع اخیر/حاد |
| نارسایی میترال شدید با دهلیز چپ نسبتاً کوچک |
| بطن چپ بزرگ با کوردهای کوتاه شده |
| بهبود همترازی دریچه میترال ناشی از کاهش اندازه حفره بطن چپ در سیستول |
(ج)سوفل میاند دیاستولیک
یک سوفل میاند دیاستولیک، با فرکانس پایین و کوتاه که به خوبی قبل از S1 پایان مییابد و به دیاستول دیررس نمیرسد، نشانهای از شدت در نارسایی میترال شدید است (در غیاب هرگونه تنگی میترال).
(چ)نارسایی میترال ثانویه به اختلال عملکرد عضله پاپیلاری
| ناشی از بیماری ایسکمیک قلبی، اتساع بطن چپ، کاردیومیوپاتی، HCM، بیماری قلبی کارسینوئید، واسکولیت، اندوکاردیت، میوکاردیت و غیره. |
| سوفلها میتوانند دیررس سیستولیک (شایعترین)، هولوسیستولیک با اوجگیری دیررس سیستولیک یا سوفل زودرس سیستولیک باشند. |
| ضربان شریانی و JVP معمولاً طبیعی هستند. |
| از آنجایی که بیشتر با اختلال عملکرد بطن چپ همراه است، نوک قلب با لیفت بطن چپ پایدار است. |
| ضربان نوک قلب دوشاخه یا دوتایی معمولاً با ضربان نابجای بطن چپ وجود دارد. |
| لیفت پاراسترنال دیررس وجود دارد. |
| هم S3 و هم S4 قابل لمس وجود دارند. |
| S1 معمولاً نرم است (میتواند طبیعی یا افزایش یافته باشد). |
| S2 معمولاً بدون ویژگی خاص است (وسیع اگر نارسایی میترال شدید باشد و پارادوکسیکال با اختلال عملکرد بطن چپ). |
| در PMD، رابطه بین شدت سوفل و شدت نارسایی میترال ضعیف است. |
| در طول PVC، شدت سوفل افزایش مییابد و در ضربان پس از PVC نرمتر میشود. |
(ح) نارسایی میترال ثانویه به پارگی کوردها
| علل شامل ایدیوپاتیک (خودبهخودی)، اندوکاردیت، ترومای قفسه سینه غیرنافذ، سندرم دریچه شل، سندرم مارفان، MI قبلی، MI حاد، والوولیت میترال روماتیسمی است. |
| نوک قلب تنها به سمت خارج جابجا شده و هایپردینامیک است بدون سابقه بیماری قلبی، با این حال با بیماری قلبی از قبل موجود، بزرگ شدن بطن چپ میتواند رخ دهد. |
| هم S3 و هم S4 قابل لمس وجود دارند. |
| لرزش نوک قلب شایع است. |
| به دلیل خم شدن لت خلفی به سمت دیواره داخلی دهلیز چپ/LVOT که باعث جریان غیرمتمرکز میشود، لرزش/سوفل ممکن است به فضای بین دندهای دوم/سوم چپ (LICS) منتشر شود (شایعتر). |
| به ندرت، با درگیری لت قدامی، جریان میتواند به سمت خلفی-جانبی منتشر شود و سوفل را میتوان در نوک قلب/قفسه سینه خلفی چپ شنید. |
| اوج شدت سوفل در میاند سیستول رخ میدهد و باعث ایجاد سوفل کرسندو-دکرسندو میشود. |
(خ) به طور خلاصه، ارزیابهای شدت در نارسایی میترال شامل موارد زیر است:
| فیبریلاسیون دهلیزی |
| افزایش سریع نبض کاروتید |
| کاردیومگالی (بزرگی قلب) |
| S3 بطن چپ |
| سوفل میاند دیاستولیک در نوک قلب |
| شکاف وسیع |
| لیفت پاراسترنال دیررس |
| به ندرت، یک سوفل با شدت بلند و کیفیت موزیکال ممکن است نشاندهنده نارسایی میترال شدید باشد |
(د) در بیماران مبتلا به بیماری مختلط دریچه میترال روماتیسمی، سمع دقیق ممکن است به یافتن ضایعه غالب کمک کند. یک S1 بلند، یک OS برجسته با فاصله A2-OS کوتاه و یک سوفل سیستولیک کوتاه به نفع تنگی میترال غالب است، در حالی که یک S3 و S1 نرم به نفع نارسایی میترال غالب است.
| فیبریلاسیون دهلیزی (AF) به نفع تنگی میترال به عنوان ضایعه غالب است. |
| علائم ریوی به نفع تنگی غالب است، در حالی که خستگی آسان به نفع نارسایی میترال به عنوان ضایعه غالب است. |
| لیفت پاراسترنال به نفع تنگی میترال به عنوان ضایعه غالب است، با این حال نارسایی میترال میتواند لیفت پاراسترنال دیررس سیستولیک داشته باشد. |
| ضربان نوک قلب هایپردینامیک برجسته به نفع نارسایی میترال به عنوان ضایعه غالب است. |
| شکاف وسیع و متغیر S2 به نفع نارسایی میترال به عنوان ضایعه غالب است. |
| صدای سوم قلب به نفع نارسایی میترال به عنوان ضایعه غالب است. |
| یک سوفل پانسیستولیک بلند در نوک قلب نشان میدهد که نارسایی میترال از نظر همودینامیک قابل توجه است، اگرچه ممکن است شدید نباشد. |
| MDM طولانی با PSA به نفع تنگی میترال به عنوان ضایعه غالب است. |
(ذ) نارسایی میترال حاد در مقابل مزمن
| نارسایی میترال حاد | نارسایی میترال مزمن |
| علائم همیشه وجود دارند و معمولاً شدید هستند | ممکن است تا فاز دیررس بدون علامت باشد |
| لمس قلب بدون ویژگی خاص | ضربان نوک قلب دینامیک جابجا شده |
| نبض نخی با حجم کم | نبض طبیعی/تند |
| موجهای a و v در JVP بالا رفته | معمولاً طبیعی |
| S1 معمولاً نرم | S1 نرم/طبیعی |
| S4 ممکن است وجود داشته باشد | S4 غایب |
| ویژگیهای PAH ممکن است وجود داشته باشد | معمولاً غایب |
| سوفل سیستولیک کرسندو-دکرسندو کوتاه زودرس/دیررس | معمولاً سوفل هولوسیستولیک |
| نوار قلب (ECG) معمولاً طبیعی | LVH و AF شایع هستند |
| رادیوگرافی قفسه سینه (CXR) – بدون کاردیومگالی، ادم ریوی موجود | قلب بزرگشده با میدانهای ریوی طبیعی |
| اکوکاردیوگرافی (ECHO) – ابعاد طبیعی دهلیز چپ/بطن چپ | دهلیز چپ/بطن چپ بزرگشده |
منابع
- بیماریهای قلبی براونوالد: یک کتاب درسی پزشکی قلب و عروق
- کتاب آلپرت درباره بیماریهای دریچهای قلب
- بیماری دریچهای قلب: یک همراه (راهنما) توسط کاترین اوتو
- اصول تشخیص فیزیکی قلبی توسط جاناتان آبراهام